新規運動指標エクササイズゲージの構築
(運動を見える化する)
運動は健康長寿に向けた最善の方略の一つですが、なかなか継続することが出来ません。私達の研究室では、運動量に比例して血中濃度が上昇する運動バイオマーカーの候補分子を同定しています。さらに、ヒトの運動量を正確に評価する技術として新規テキスタイル型ウェアラブルデバイスの開発にも成功しています。現在、テキスタイル型ウェアラブルデバイスから得られてくる膨大なデータと運動バイオマーカーの血中動態の相関性を人工知能などの情報工学的アプローチにより解析し、新たな運動指標としてエクササイズゲージを確立しています。エクササイズゲージによる運動実績の数値化(見える化)は、運動へのモチベーションを高めるナッジ効果が強く期待されます。先制医療を実現する世界に類を見ないエクササイズゲージによって、運動によって疾病を未病の段階で防ぐ究極の健康長寿社会の実現を目指しています。

健康長寿に最適な栄養素の黄金比の確立
(腹八分目を科学する)
栄養と寿命関連の研究が世界中で盛んに行われているにも関わらず、栄養と寿命の関係の深い理解には到達できておらず、カロリー制限の定義自体が依然として曖昧であり、どの程度のカロリー制限が寿命延長効果をもたらすのか明らかになっていません。また、洋の東西を問わず、慢性腎臓病の食事療法として、画一的にタンパク制限が実施されていますが、栄養素の質の面からも科学的エビデンスは、未だ構築されていません。現在、様々な栄養状態において、細胞レベルから臓器レベルまで、活性化されている代謝パスウェイ、遺伝子発現プロファイルを経時的に把握し、そこから特定の栄養状態における各臓器の生物学的応答の違いと、各臓器がどのように連関・協調し寿命が規定されているのかを明らかにすることに挑戦しています。生活習慣病・慢性腎臓病抑制を目指し、最終的に健康長寿に最適な3大栄養素の黄金比を確立し、健康長寿食の開発に繋がる科学的エビデンスの構築と実用化を目指しています。
新規生活習慣病・慢性腎臓病治療薬の開発
肥満に伴って、脂肪細胞から分泌される生理活性物質アディポネクチンが発現低下し、各臓器でのアディポネクチン受容体(AdipoR)シグナルが減弱することがメタボリックシンドローム・2型糖尿病の主要な原因となることを明らかにしてきました(Nature Medicine 2007、Nature 2010)。一方でAdipoRの活性化は、その作用機序から、カロリー制限や運動と同様の効果を発揮することを見いだし、AdipoR活性化低分子化合物は生活習慣病を一網打尽に解決するだけでなく、厳しい食事制限や運動の負担を軽減することが可能な画期的治療薬になることが期待されています(Nature2013、Nature2015)。さらに、腎臓におけるAdipoRは腎保護作用を有することも明らかになっています。世界初のヒト型AdipoRマウス(CommunicationsBiology2021)なども用いて、現在取得しているAdipoR活性化低分子化合物を最適化し、新規生活習慣病・慢性腎不全治療薬の開発に挑戦しています。



CKD保存期から末期腎不全期における臨床研究
我々のモットーは「Total Management of CKD」であります。極論ですが「最先端の臨床は臨床研究である」と意識して研究を行っています。
新たな国民病と言われているCKDの主たる原因疾患の治療薬の中から、原因疾患の是正のみならず腎機能を保持し得る、更には改善し得る可能性を持った薬剤を探し、その効果を検証する研究を行っています。
現在までに多数の成果を得る事ができており、また臓器連関にも注目して研究成果を発表しております。現在は更なる薬剤の研究を進め、多施設共同研究へと規模を拡大しております。また、末期腎不全患者の予後規定因子を探る臨床研究も行っており、これまでに複数の論文を発表して来ております。
日本医科大学全体で常時100名以上の腹膜透析患者を管理しております。今後世界一の超高齢化社会を迎えるにあたり高齢者の在宅医療の拡充は必須であり、腹膜透析の在宅医療としての可能性は非常に高く、医療経済的にも期待できる治療法であることは認識されております。そこで我々は、高齢者における腹膜透析の可能性を、それぞれの地域医療ネットワークの中で追求し、いくつかのモデルケースを探索しております。
被嚢性腹膜硬化症の克服に向けて基礎研究
腹膜透析において腹膜劣化は予後不良につながる重要な問題ですが有効な対策はまだありません。これまでの報告ではTGF-βがVEGF-A、-Cを誘導し、線維化から血管新生・リンパ管新生へつながり腹膜機能不全に陥ることを明らかにされています。腹膜劣化は腹膜線維化が主たる病態ですが具体的な治療ターゲットは確立されていません。
我々は腹膜線維化の機序として、腎臓や肝臓で線維化を持続させるメディエーターに着眼し、TGF-βとの連関や分子メカニズムを調べています。また、ヒトにおける知見は形態学的研究が多く、有効な検査、バイオマーカーが存在ししません。我々は腹膜線維化のバイオマーカー・早期診断に役立つ物質を探求しております。
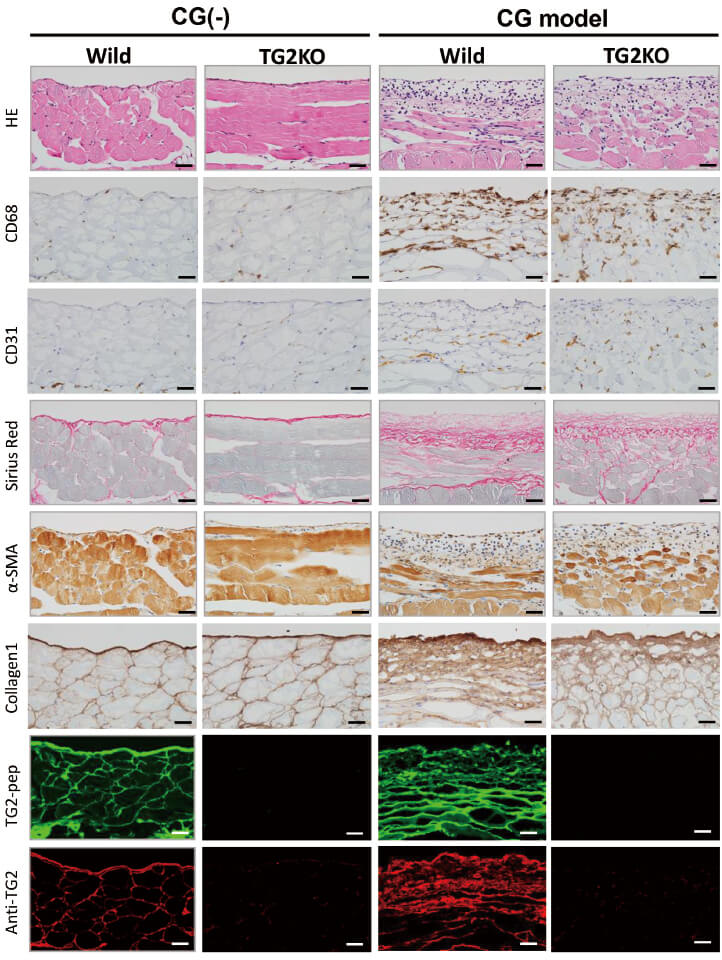
KOマウスを⽤いたメディエーターの効果検証
腎疾患の臨床病理学的解析
腎組織サンプルを用いて、血管内皮細胞や浸潤炎症細胞を中心とした臨床病理的な解析をおこない、腎疾患の病態解明に貢献できるような研究を目指しています。
造血幹細胞移植後の腎障害に関する研究
造血幹細胞移植後の腎血栓性微小血管症の中に移植片対宿主病(腎GVHD)が関与している症例が存在すること、その場合には従来の治療法と異なることを報告しています(Pathology Int 2011、Kidney Int Rep 2018)。
糸球体疾患における糸球体毛細血管網の障害・修復に関する研究
好中球細胞外トラップ(NETs)形成に重要な役割を果たすシトルリン化ヒストンH3陽性の好中球がANCA関連血管炎の急性活動性病変に特異的に認められること(Histopathology 2021)、管内増殖性糸球体腎炎における内皮細胞障害の重症度と浸潤炎症細胞の質的な違い(Sci Rep 2021)、またポドサイト障害に起因する巣状糸球体硬化症(FSGS)の各バリアントと内皮細胞障害の違い(Kidney Int Rep 2022)について報告しています。
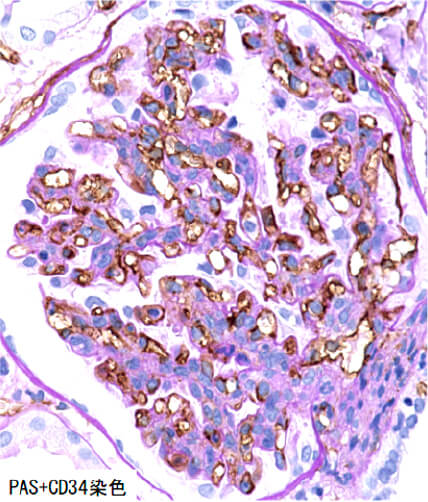
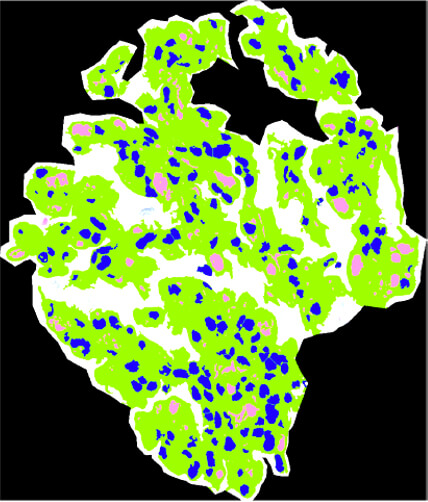
糸球体腎炎における細胞増殖と糸球体毛細血管網の可視化
画像解析ソフトを用いた定量解析(青:細胞の核、ピンク:糸球体毛細血管腔)
低血糖を呈するIGF-II産生腫瘍における
低血糖発症機序に関する検討
NICTH(non-islet cell tumor hypoglycemia)とは種々の膵外腫瘍で低血糖をきたす病態です。このような腫瘍の多くはprocessing異常で前駆体のアミノ酸の一部が残存した大分子量インスリン様成長因子(big IGF-II)を産生します。現在、bigIGF-IIの検出が本症の診断に用いられていますが、私達はIGF2遺伝子にencodeされるmicroRNA-483の血中濃度が本症で著増しており、新たな診断マーカーとなり得ることを解明しました(EuropeanJEndocrinol2021)。本症におけるmiR-483の増加は、腫瘍からのIGF-II産生の機序を考える上でも興味深く、さらに検討を進めています。
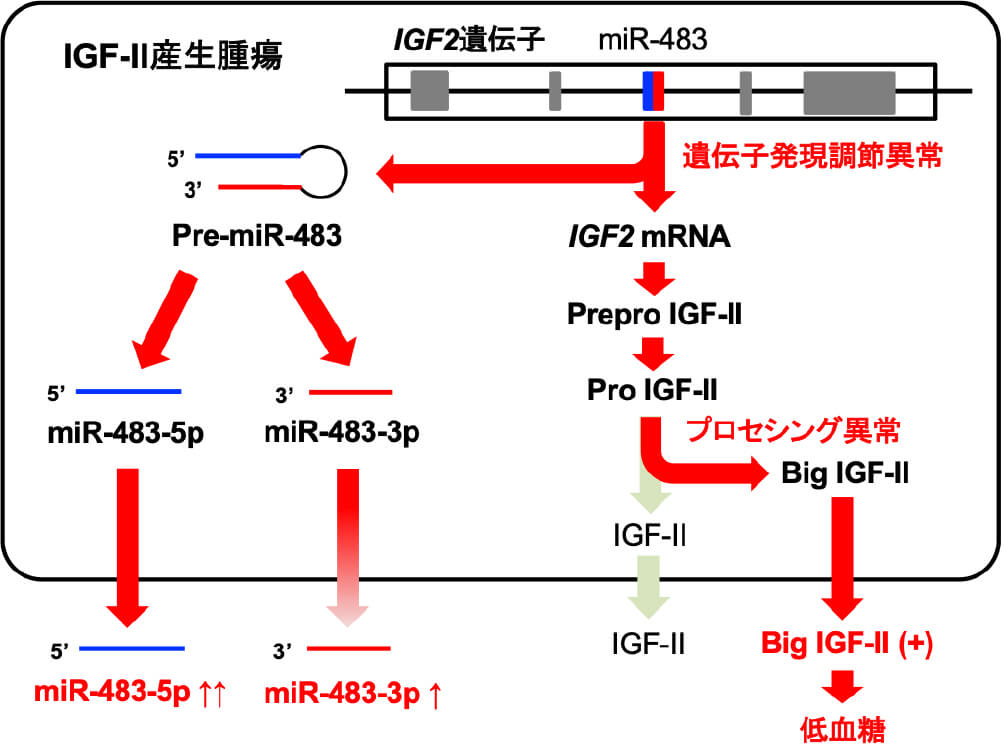
IGF-II産生腫瘍における低血糖発症機序とmicroRNA-483動態
2型糖尿病モデルOikawa-Nagao(ON)マウスの研究
私達の研究室では、2001年から高脂肪食投与後の耐糖能を指標としたマウスの連続的選抜交配を行い、高脂肪食誘導性に糖尿病を発症するDiabetes-Prone系(ON-DP)と正常耐糖能を維持する-Resistant系(ON-DR)の2系統を確立し、これらをOikawa-Nagao(ON)マウスと命名しました。このONマウス2系統の代謝表現型の差異とその出現機序に関する研究を通じて、「なぜ2型糖尿病の発症に個人差が存在するのか」という疑問が解明されると期待されています。実際に「膵ランゲルハンス島での脂肪酸輸送体CD36の高発現」(PLoSOne 2014)や「脂肪細胞での低レプチン産生」(Diabetologia 2020)という、2型糖尿病の2大発症要因であるインスリン分泌不全とインスリン抵抗性のそれぞれに関与し得る新病態が同定されました。
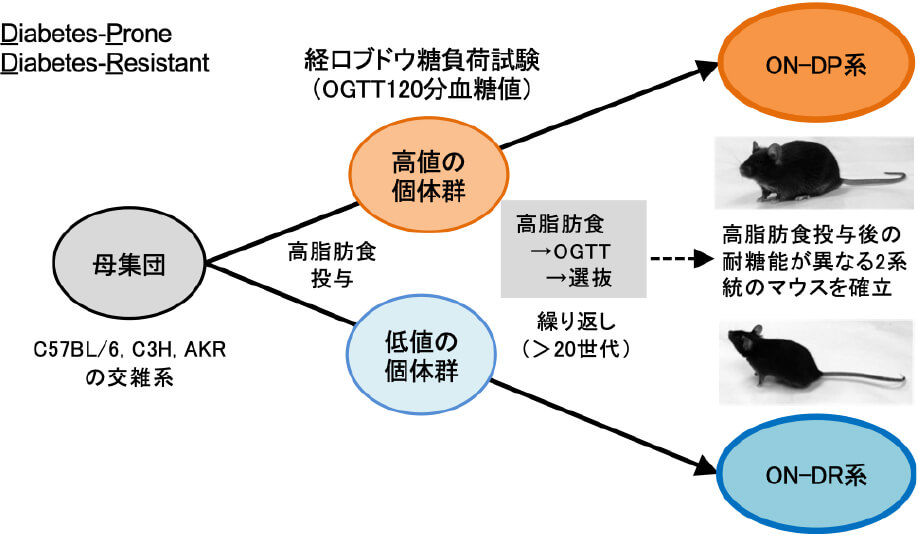
Oikawa-Nagao(ON)マウス
脂肪酸輸送体CD36による
インスリン分泌調節と糖尿病発症
遺伝的な低インスリン分泌能を示すON-DP系でみられる「膵ランゲルハンス島での脂肪酸輸送体CD36の高発現」をヒントに、脂肪酸輸送体CD36によるインスリン分泌調節機序に関する研究を行っています。ラット由来β細胞株であるINS-1細胞にCD36を過剰発現させたところ、CD36は細胞内のインスリンシグナルを減弱させ、SNAREタンパク質群の発現低下を介してインスリン分泌顆粒の開口放出を抑制し、インスリン分泌能を低下させることがわかり、私たちはこの一連のカスケードを「CD36を起点とする膵β細胞機能障害惹起経路」として新たに提唱しました(Diabetes 2020)。そこで現在は、生体レベルでのインスリン分泌不全や糖尿病発症との関係性について研究を進めています。
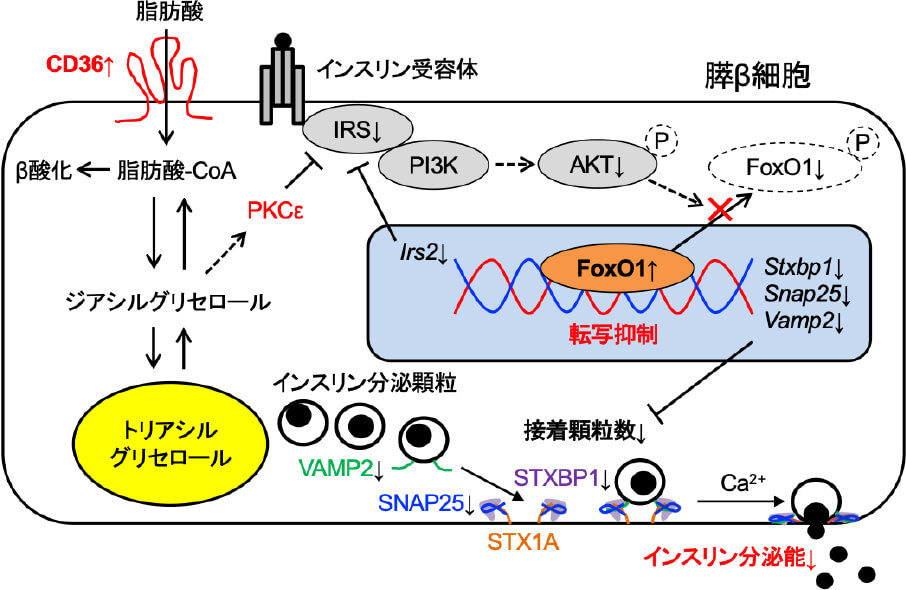
脂肪酸輸送体CD36を起点とする膵β細胞機能障害惹起経路


多摩市医師会との共同研究
(多摩市医師会プロジェクト)
多摩市医師会と協力し、特定健康診査に尿潜血、血清クレアチニンおよび尿酸、心電図、フレイル検査としての指輪っか試験を必須項目として加え、レセプト情報も合わせてCKDやAF、フレイルの発症・悪化リスク因子を検討しています。CKDの新規発症リスクとして貧血、AF、高尿酸血症(7.0mg/dL以上)、腎機能急速悪化のリスク因子として、蛋白尿+血尿、貧血、高中性脂肪、高尿酸血症(9.0mg/dL以上)などがリスク因子であることを報告しました(Clinical Kidney Journal 2021)。さらに長期間の解析による研究を進めています。この結果を基に、これらの疾患・病態に対して早期介入することにより、今後益々進行する高齢化社会に向けて、ADL維持と健康寿命の延長に寄与することを町ぐるみで目指しています。
歯周病治療がCKDに与える影響についての研究
歯周病は糖尿病の第6の合併症であるといわれています。我々は歯科受診率がCKD stageの上昇に従ってむしろ低下し、糖尿病のコントロール状況が悪化するのに従ってさらに低下することを多摩市の健診データを利用して報告しました(JClinMedRes. 2020)。しかしながら歯周病治療とCKDの関連についてはまだまだ実態は解明されていません。また、腎炎・血管炎の中には病巣感染が誘因となって悪化する疾患もあり、扁桃のみならず上咽頭・副鼻腔・歯性の関与も指摘されています。我々は様々なCKD患者において、歯周病治療を行った群と、行わなかった群との間で残腎機能維持や尿所見、炎症性サイトカインなどに及ぼす影響を多摩市歯科医師会の協力のもと前向きに比較検討しています。

